 Виктория Садовская, врач-эндокринолог,
Виктория Садовская, врач-эндокринолог,
диетолог ООО КДФ-Запад «Клиника Фомина»
У женщин с избыточной массой тела чаще возникает бесплодие и выкидыши, а эффективность программ вспомогательных репродуктивных технологий (ВРТ) ниже. Читайте обзор американского гайдлайна, в котором автор рассказала о новых методах лечения ожирения в США и сравнили отечественные и зарубежные подходы к терапии таких пациенток.
Влияние ожирения на репродукцию: качество яйцеклеток, программы ВРТ и течение беременности
604 млн человек — 12% взрослого населения страдает ожирением
У пациенток с ожирением чаще бывает ановуляция и нарушение менструального цикла, ниже частота самопроизвольного зачатия, а программы ВРТ менее эффективны. Также у женщин с высоким индексом массы тела (ИМТ) хуже акушерские исходы беременностей и родов.
Распределение жировой ткани в организме влияет на фертильность не меньше, чем вес пациентки. У женщин репродуктивного возраста с объемом талии > 80 см чаще диагностируют синдром хронической ановуляции по сравнению с женщинами с меньшим объемом талии при таком же ИМТ [2].
Обратите внимание
Ожирение часто бывает у пациенток с синдромом поликистозных яичников (СПКЯ) — ведущей эндокринной причиной бесплодия. При этом риск развития этого синдрома при ИМТ >30 кг/м2 увеличивается лишь минимально. У пациенток с СПКЯ при снижении массы тела чаще бывают овуляторные циклы и может нормализоваться регулярность менструаций.
Ожирение и программы ВРТ. У женщин с нормогонадотропной ановуляцией высокий ИМТ и абдоминальное ожирение ассоциируют со снижением вероятности овуляции в ответ на терапию кломифена цитратом (рис. 1).
Рисунок 1. Схема индукции овуляции при ановуляторном бесплодии (скачать)
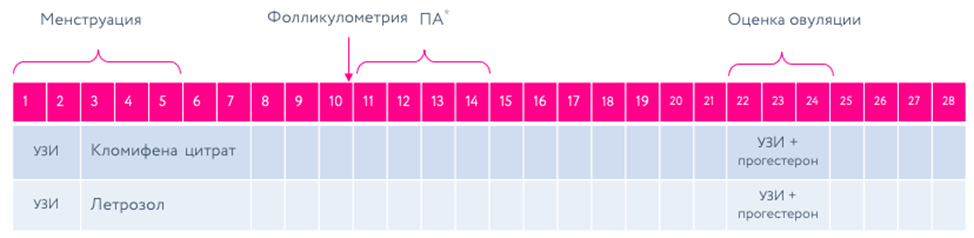
*ПА — половой акт (2–3 раза в неделю)
Согласно результатам крупного рандомизированного исследования, частота живорождения выше после лечения летрозолом, чем после курса кломифена цитрата. Это особенно выражено у женщин с ИМТ > 25 кг/м2, что свидетельствует об изменении их патофизиологии и необходимости назначать таким пациенткам высокие дозы препаратов [4]. Ожирение ухудшает чувствительность яичников к стимуляции гонадотропинами, поэтому их тоже нужно назначать в повышенной дозировке. Но несмотря на такое лечение, у пациенток с избыточной массой тела удается извлечь меньшее количество яйцеклеток, чем у женщин с нормальным ИМТ [5].
Качество яйцеклеток и состояние эндометрия. У женщин с ожирением измененная фолликулярная среда с высоким уровнем инсулина, маркеров воспаления и свободных жирных кислот. Яйцеклетки у таких пациенток меньше, чем у женщин с нормальным весом [6]. Ожирение негативно влияет на скорость бластуляции и метаболизм развивающихся эмбрионов. Однако доля эуплоидных эмбрионов одинаковая при различном ИМТ. В ряде исследований установили, что у пациенток с избыточной массой тела реже происходит имплантация эмбриона в программах ЭКО [7].
Ожирение — фактор риска развития гиперплазии и рака эндометрия
Частота выкидышей. Вероятность выкидыша на раннем сроке беременности (до 10 недель) у пациенток с ожирением и потерей беременности в анамнезе — 58%. Этот показатель у женщин с нормальным весом составляет 37%. Однако многие ученые полагают, что хотя связь и есть, она умеренная и причина выкидыша может быть обусловлена другими факторами.
Ожирение у мужчины: влияние на качество спермы и генетический материал
Распространенность ожирения неуклонно росла на протяжении более чем трех десятилетий. На протяжении этого времени врачи многократно изменяли референсные интервалы показателей спермограммы — ее качество среди населения ухудшалось [9]. Механизм снижения количества сперматозоидов заключается в ароматизации тестостерона в эстрадиол в периферической жировой ткани с формированием отрицательной обратной связи, опосредованной эстрадиолом. Таким образом, подавляется ось гипоталамус — гипофиз — яичко. Абдоминальное ожирение у мужчин ассоциируют со снижением количества, концентрации и подвижности сперматозоидов.
У мужчин с избыточным весом чаще выявляют повреждение ДНК сперматозоидов, семенной окислительный стресс и сниженную активность митохондрий. Новые данные свидетельствуют о том, что у таких мужчин изменяется эпигенетика сперматозоидов, что может негативно влиять на здоровье будущего потомства [10]. При ожирении мошонка находится в тесном контакте с окружающими тканями, что предрасполагает к повышению ее температуры. Это снижает качество спермы.
Лечение ожирения: модификация образа жизни и новые препараты в США
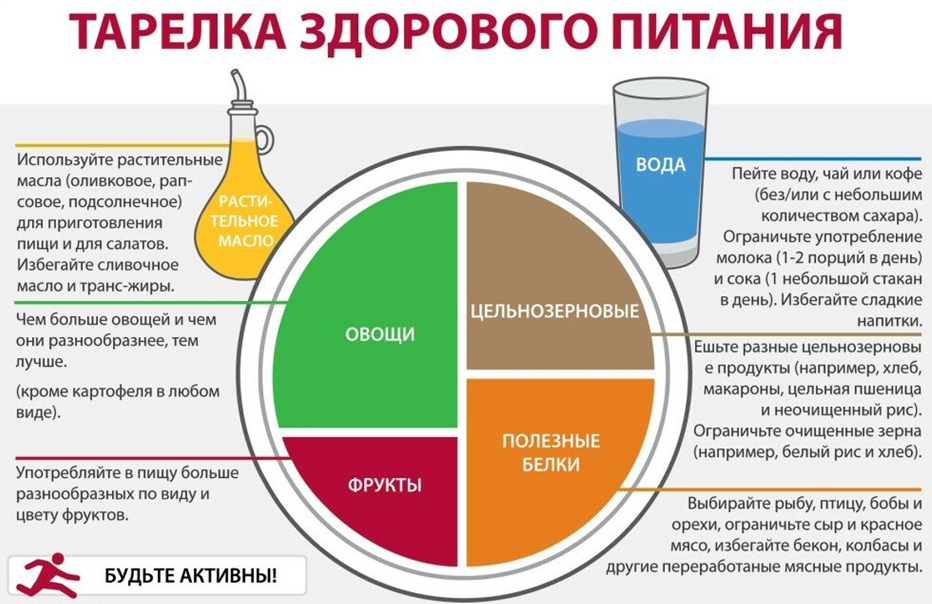
Всем пациентам с ожирением нужно рекомендовать нормализовать массу тела с помощью сбалансированного питания и регулярных физических нагрузок (рис. 2). Умеренное по интенсивности снижение веса — базовая рекомендация для пар с ожирением и бесплодием [11].
Рисунок 2. Метод гарвардской тарелки (скачать)
Только 5% людей после снижения массы тела могут удерживать нормальный вес. Обычно пациенты набирают потерянные килограммы обратно, а повторную попытку модифицировать образ жизнь переносят значительно тяжелее. В таких случаях следует прибегнуть к медикаментозной терапии. Большинство препаратов приводят к потере веса за счет временного воздействия на аппетит. Таким образом, пациенты должны снизить потребление энергии и увеличить ее расход в долгосрочной перспективе.
Внимание
Фентермин оказывает тератогенное влияние на плод. Женщины должны провести тест на беременность перед началом приема препарата
В отличие от России, где для лечения ожирения разрешены три препарата — сибутрамин, лираглутид и орлистат, в США одобрили комбинацию фентермина и топирамата. Такая терапия привела к большей потере веса у пациентов, чем при применении любого из препаратов по отдельности. Комбинация фентермина и топирамата — самое эффективное медикаментозное лечение похудения, одобренное Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), при котором средняя потеря веса составляет 5–11% за год.
В дополнение к комбинациям фентермин + топирамат, налтрексон + бупропион в США для лечения ожирения применяют орлистат и лираглутид.
Хирургическое лечение ожирения: самопроизвольное зачатие и особенности течения беременности
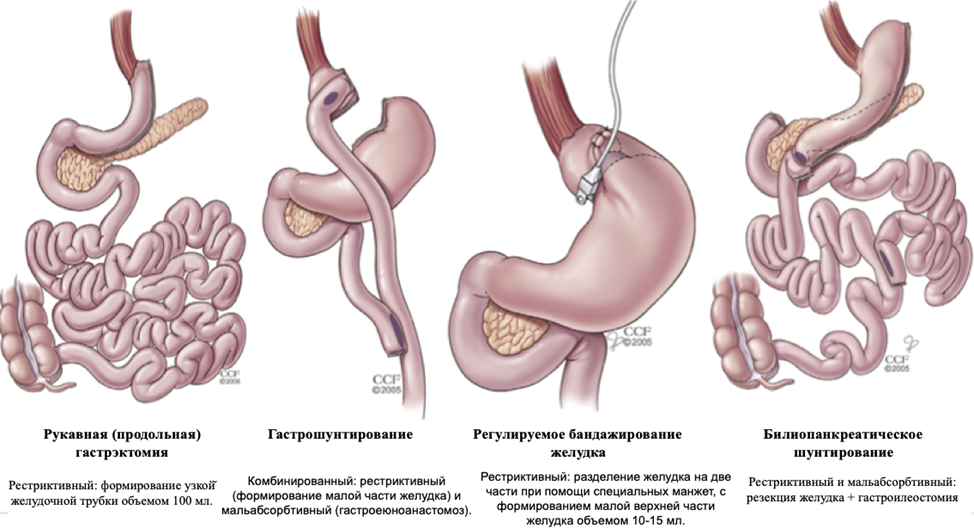
Бариатрическая хирургия в настоящее время — наиболее эффективный метод лечения ожирения [12]. Этот метод лечения рекомендуют пациентам с морбидным ожирением, при ИМТ 35-40 кг/м2 в сочетании с сопутствующими заболеваниями, а также если консервативные методы теерапии неэффективны. В первый год после операции пациенты могут потерять до 70% избыточного веса. Через 5 лет после вмешательства вес обычно увеличивается не более чем на 20%, то есть итоговая потеря — около 50% лишних килограммов. После бариатрических операций желудок может вместить ограниченное количество пищи, а также может нарушаться ее всасывание (рис. 3).
Рисунок 3. Виды бариатрических операций и основные механизмы действия (скачать)
Американский колледж акушеров и гинекологов и Альянс по преодолению и предотвращению ожирения (США) отметили, что бариатрическая хирургия эффективна в достижении значительной и устойчивой потери веса у женщин с ожирением и улучшении фертильности. Специфическое влияние таких вмешательств на результаты различных методов лечения бесплодия не изучали [13].
Из-за мальабсорбции после бариатрических операций пациенткам во время беременности нужно назначать прием витаминов и микроэлементов. Эксперты рекомендуют воздержаться от зачатия в течение 1–2 лет после бариатрической операции. Это необходимо, чтобы избежать воздействия дефицита питательных веществ на плод в результате быстрой потери веса матерью. У беременных после бариатрической операции выше риски внутриутробной задержки развития плода, но ниже риски макросомии плода, гестационного сахарного диабета и гипертонии [14].
Пороговые значения ИМТ и программы ВРТ: сравнение подходов в разных странах
В ряде стран ввели пороговые значения ИМТ, выше которых запрещено проведение программ ВРТ. Сторонники этого ссылаются на риски анестезии, интра- и послеоперационных и акушерских осложнений при ожирении [17]. Королевский австралийский и новозеландский колледж акушеров и гинекологов ввели порог ИМТ в 35 кг/м2, в Новой Зеландии нельзя провести финансируемое государством ЭКО женщинам с ИМТ более 32 кг/м2, а в Англии — с ИМТ более 30 кг/м2.
В Северной Америке и России нет приказа, согласно которому женщины с высоким ИМТ не допускаются к вступлению в программы ВРТ. Но при морбидном ожирении (ИМТ >40 кг/м2) значимо повышаются анестезиологические риски, поэтому пациентке могут отказать в проведении ЭКО до снижения массы тела.
Снижение массы тела и частота живорождения: есть ли корреляция
Предположения о том, что снижение веса улучшает репродуктивные исходы, оспариваются результатами нескольких недавно опубликованных исследований [15, 16]. Дело в том, что изменение образа жизни, медикаментозная и хирургическая терапия ожирения приводят к значительной потере веса и могут повысить шансы на самопроизвольное зачатие, однако их влияние на исход родов все еще неясно. В ряде исследований не выявили увеличение частоты живорождения у пациенток после снижения веса.
Однако ученые продемонстрировали снижение заболеваемости во время беременности у таких женщин, что увеличивает вероятность благоприятного исхода и живорождения.
источник
