Реферат
Цели / гипотеза. Коронавирусное заболевание-2019 (COVID-19) – угрожающее жизни инфекционное заболевание, вызываемое коронавирусом-возбудителем острого респираторного синдрома (SARS-CoV-2). Было быстро выявлено, что диабет является одним из основных сопутствующих заболеваний, способствующих развитию тяжелой формы COVID-19. Однако фенотипические характеристики диабета у пациентов с COVID- 19 не известны.
Методы. Мы провели общенациональное экспериментальное исследование на базе нескольких центров, охватившее пациентов с диабетом, госпитализированных с диагнозом COVID-19, в 53 центрах Франции в период с 10 по 31 марта 2020 года. Основной исход сочетал интубацию трахеи для искусственной вентиляции легких и (или) летальный исход в течение 7 дней после поступления в стационар. Для оценки прогностической ценности клинических и биологических особенностей выполнялась многофакторная логическая регрессия с конечной точкой с поправкой на возраст и пол. Значения ОШ даны для увеличения среднеквадратического отклонения (СКО,SD) на 1 после стандартизации.
Результаты. Текущий анализ учитывает 1317 участников: 64,9 % мужчин, средний возраст 69,8 ± 13,0 лет, медианный ИМТ 28,4 (25-й – 75-й процентили: 25,0 – 32,7) кг/м2 с преобладанием диaбета 2-го типа (88,5%). Микрососудистые и макрососудистые осложнения диабета были отмечены в 46,8 % и 40,8 % случаев, соответственно. Основной исход был отмечен у 29,0 % (ДИ 95%; 26,6; 31,5) участников, причем 10,6 % (9,0; 12,4) скончались, а 18,0 % (16,0; 20,2) были выписаны на 7-й день. По результатам однофакторного анализа к характеристикам до госпитализации, связанным с основным исходом, относились пол, ИМТ и предшествующее применение блокаторов ренин- ангиотензин-альдостероновой системы (РААС), но не относились возраст, тип диабета, HbA1c, осложнения диабета или применение сахароснижающей терапии. По итогом многофакторного анализа с учетом переменных до госпитализации, положительную связь с основным исходом сохранил только ИМТ (ОШ 1,28 [1,10; 1,47]). После госпитализации независимыми предикторами основного исхода являлись затрудненное дыхание (ОШ 2,10 [1,31; 3,35]), а также количество лимфоцитов (ОШ 0,67 [0,50; 0,88]), уровни C- реактивного белка (ОШ 1,93 [1,43; 2,59]) и аспартатаминотрансферазы (АСТ) (ОШ 2,23 [1,70; 2.93]). Наконец, возраст (ОШ 2,48 [1,74; 3,53]), излеченное обструктивное апноэ сна (ОШ 2,80 [1,46; 5,38]), а также микрососудистые (ОШ 2,14 [1,16; 3,94]) и макрососудистые осложнения (ОШ 2,54 [1,44; 4,50]) были независимо ассоциированы с риском смерти на 7- й день.
Выводы / интерпретация. У пациентов с диабетом, госпитализированных с диагнозом COVID-19, положительно и независимо ассоциируется с интубацией трахеи и (или) летальным исходом в течение 7 дней показатель ИМТ, а не долгосрочная сахароснижающая терапия.

Сокращения
АЛТ – аланинаминотрансфераза
БРА – блокаторы рецепторов ангиотензина II
АСТ – аспартатаминотрансфераза
CKD-EPI – Chronic Kidney Disease Epidemiology Collaboration
CORONADO – Coronavirus SARS-CoV-2 and Diabetes Outcomes (исследование исходов заражения коронавирусом SARS-CoV-2 при диабете)
COVID-19 – коронавирусное заболевание 2019 года
КФК – креатинфосфокиназа
КТ – компьютерная томография
ДПП-4 – дипептидилпептидаза-4
ОРИТ – отделение реанимации и интенсивной терапии
MERS-CoV – коронавирус-возбудитель Ближневосточного респираторного синдрома
MRA – антагонист минералокортикоидных рецепторов
СОАС – синдром обструктивного апноэ сна
РААС – ренин-ангиотензин-альдостероновая система
SARS-CoV-2 – коронавирус-возбудитель тяжелого острого респираторного синдрома-2 ДПП-4 – Дипептидилпептидаза-4
ОШ – отношение шансов
ИМТ – индекс массы тела
СКО – среднеквадратическое отклонение
СКФ – скорость клубочковой фильтрации
Введение
После того, как в декабре 2019 года в Китае был выявлен первый случай заболевания, эпидемия коронавирусного заболевания 2019 года (COVID-19), вызываемого коронавирусом SARS-CoV-2, быстро распространилась по всему миру. Уже 11 марта 2020 года Всемирная организация здравоохранения объявила о пандемии [1, 2].
Широко известно, что люди, страдающие диабетом, подвержены повышенному риску инфекционных заболеваний, в особенности гриппа и пневмонии [3, 4]. Более того, диабет ранее отмечался в качестве серьезного фактора риска летального исхода для людей, инфицированных гриппом H1N1 в ходе пандемии 2009 года, а также более поздней вспышки Ближневосточного респираторного синдрома, вызванного коронавирусом MERS-CoV [5, 6]. Эпидемиологические исследования быстро и неизменно указывают на диабет как одно из основных сопутствующих заболеваний при COVID-19, влияющих на тяжесть течения болезни.
Распространенность диабета среди пациентов с диагностированным COVID-19 в диапазоне от 5 % до 20 % была впервые отмечена в китайских исследованиях, также указывавших на более тяжелое течение болезни [7]. Более поздние исследования (Grasselli et al) показали наличие диабета у 17 % пациентов, направленных в отделения реанимации и интенсивной терапии (ОРИТ) с тяжелой формой COVID-19 в Ломбардии (Италия) [8]. Более того, сеть наблюдения за госпитализациями, связанными с COVID-19 (COVID-NET) сообщает о наличии диабета у 28,3 % госпитализированных пациентов в США [9].
Что еще более важно, все опубликованные на сегодняшний день исследования показывают, что доля пациентов с диабетом среди направляемых в ОРИТ в два–три раза выше, чем среди пациентов с менее тяжелым течением заболевания, и что среди пациентов с диабетом наблюдается более высокая смертность [10–14]. Например, в ретроспективном исследовании, проведенном в г. Ухань, диабет был отмечен у 19 % из 191госпитализированного пациента с диагностированным COVID-19, однако среди умерших доля людей с диабетом возросла до 31 %, в то время как среди выживших она составила 14 % [12]. Недавний метаанализ также показал, что диабет связан с более чем двухкратным увеличением риска направления в ОРИТ и более чем трехкратным увеличением риска летального исхода [14].
В таких условиях пациенты с диабетом были отнесены рядом органов здравоохранения и медицинских научных обществ к категории повышенного риска развития тяжелой формы COVID-19 [15]. Однако точных данных о характеристиках диабета среди госпитализированных пациентов с COVID-19 по-прежнему недостаточно. Более того, остается неизвестной взаимосвязь между фенотипами, имеющими отношение к диабету, и тяжестью течения COVID-19. Исследование CORONADO (Исследование исходов заражения коронавирусом SARS-CoV-2 при диабете) представляет собой общенациональное экспериментальное исследование на базе нескольких центров, направленное на выявление клинических и биологических особенностей, связанных с тяжестью заболевания и повышенным риском смертности среди пациентов с диабетом, госпитализированных с диагнозом COVID-19.
Методы
Контроль за проведением исследования Исследование CORONADO было запущено во всех больницах Франции, вызвавшихся обмениваться данными о пациентах с диабетом, госпитализированных с диагнозом COVID-19. Исследование, проходившее под контролем Университетского больничного центра (Centre Hospitalier Universitaire) в Нанте, было спланировано в соответствии с принципами Хельсинкской декларации и проводилось в соответствии с законодательством Франции с согласия местного комитета по этике (GNEDS – Groupe Nantais d’Éthique dans le Domaine de la Santé (Нантская группа во этике в сфере здравоохранения); CORONADOV2), CEREES (Comité d’Expertise pour les Recherches, les Études et les Évaluations dans le Domaine de la Santé (Экспертный комитет по исследованиям в сфере здравоохранения); No INDS:1544730) и CNIL (Commission Nationale de l’Informatique et des Libertés (Национальная комиссия по информатике и гражданским свободам); DR-2020-155/920129). В свете того, что данное экспериментальное исследование не предполагает вторжения в частную жизнь, а также в силу сложившейся чрезвычайной ситуацией в связи с пандемией COVID-19, CNIL и GNEDS отозвали требование о систематическом получении письменного информированного согласия. Они рекомендовали по возможности получать «устное отсутствие возражений против участия» (в частности, путем размещения информации об исследовании в виде плакатов в больницах). Выжившие пациенты, неспособные дать согласие при поступлении в стационар, были проинформированы о включении в исследование CORONADO перед выпиской и, соответственно, имели возможность в явной форме и свободно возразить против использования их клинических данных. Любой пациент, отказывавшийся от участия в исследовании или выражавший несогласие со сбором данных из информационных систем больницы, исключался из исследования, даже если отказ следовал после выписки из больницы.
План и участники исследования Цель исследования CORONADO заключалась в описании фенотипических характеристик и прогноза для пациентов, поступивших в стационар с диагнозом COVID-19 в период с 10 марта по 10 апреля 2020 года. Критерии для включения в исследование: (1) госпитализация в специализированное отделение для больных COVID-19 с диагнозом COVID-19, подтвержденным биологическим (путем ПЦР- теста на SARS-CoV-2) и (или) клиническим (радиологическим) методом (т.е. по присутствию симптома «матового стекла» и (или) «лоскутного одеяла» при компьютерной томографии (КТ) грудной клетки); (2) наличие в анамнезе диабета или диабет, диагностированный при поступлении (т.е. HbA1c ≥48 ммоль/моль (6,5%) на момент госпитализации).
Вследствие быстрого роста числа исследуемых и в целях скорейшего получения клинически релевантных результатов, 5 апреля 2020 года научный комитет предложил досрочно зафиксировать по состоянию на 18 апреля 2020 года базу данных по участниками, принятым в исследование за период с 10 по 31 марта 2020 года и продолжать дальнейший набор без дальнейшего изменения базы данных. Первый комплект анализов был выполнен для 1317 участников, отобранных по следующим критериям: (1) соответствие критериям отбора участников исследования; (2) наличие информации об основном исходе, зафиксированной на 7-й день после поступления в стационар; (3) наличие данных о возрасте и половой принадлежности (см. схему на Рис. 1).
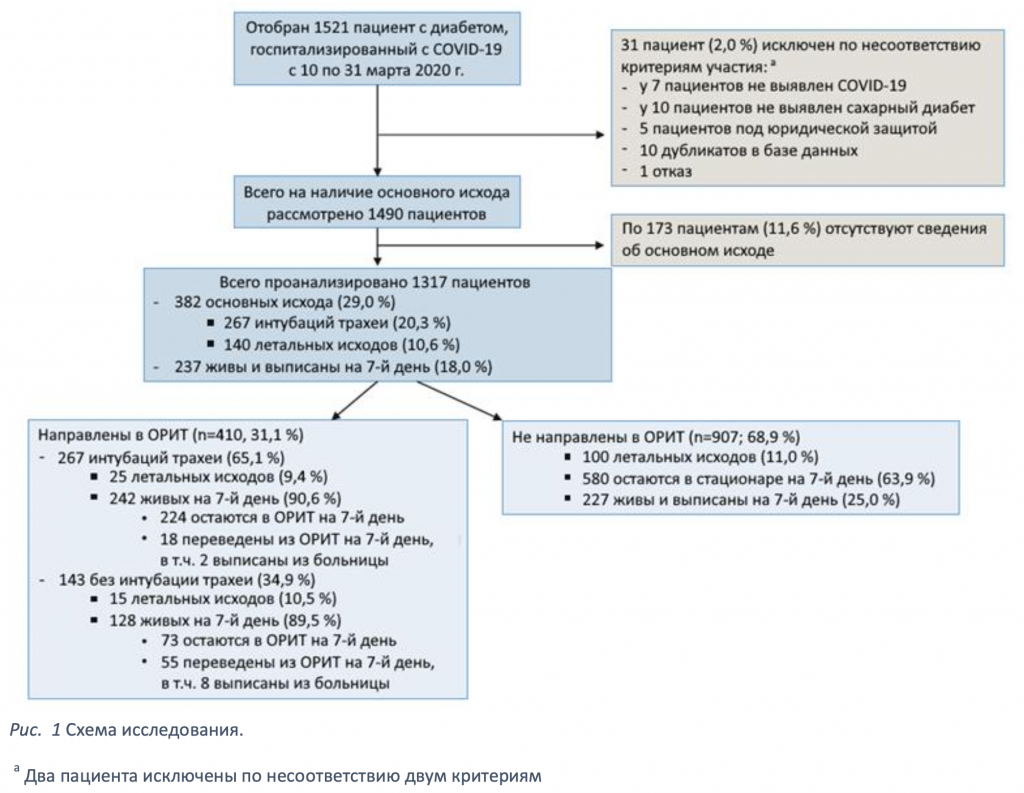
Ведение пациентов и клинические исходы. Комбинированный основной исход сочетал в себе интубацию трахеи для искусственной вентиляции легких и летальный исход в течение 7 дней после поступления в стационар. Дополнительные исходы включали летальный исход на 7-й день, интубацию трахеи на 7-й день, направление в ОРИТ и выписку на 7-й день. С пациентами, выписанными ранее 7-го дня, систематически поддерживалась связь, чтобы убедиться, что на 7-й день не произошло ни одно из перечисленных событий.
Сбор данных. Сбор данных осуществлялся научными сотрудниками и врачами центров, принимавших участие в исследовании. Им было поручено систематически изучить медицинские карты всех пациентов стационара с диагнозом COVID-19, выбрать из их числа пациентов с диабетом, получить данные из их историй болезни и, в случае необходимости, связаться с терапевтами и (или) специалистами, у которых они проходили лечение, обслуживающим фармацевтом или биомедицинской лабораторией. Собираемые данные включали клиническую информацию (возраст, пол, расовая принадлежность, ИМТ), классификацию диабета, указанную в медицинской карте лечащим врачом пациента, длительность диабета, последние данные контроля уровня сахара в крови (т.е. два последних значения уровня HbA1c перед госпитализацией), наличие микрососудистых и макрососудистых осложнений и сопутствующих заболеваний. Уровни HbA1c, которые учитывались в анализе, измерялись на месте в течение 7 дней после госпитализации, либо, если эти данные были недоступны, устанавливались по данным повседневных измерений за предшествующие 6 месяцев. Микрососудистые осложнения определялись как тяжелая форма диабетической ретинопатии (пролиферативная ретинопатия и (или) лазерная фотокоагуляция и (или) клинически значимый макулярный отек, требующий лазерной терапии и (или) интравитреальных инъекций) и (или) диабетическая нефропатия (протеинурия (экскреция альбумина ≥300 мг/сут.; альбумин-кератининовое соотношение в моче ≥300 мг/г; альбумин- кератининовое соотношение в моче ≥30 мг/ммоль кератинина; протеинурия ≥500 мг/сут.) и (или) СКФ не выше 60 мл/мин/1,73 м2 по формуле CKD-EPI) и (или) наличие в анамнезе диабетических трофических язв. Макрососудистые осложнения определялись как ишемическая болезнь сердца (острый коронарный синдром и (или) реваскуляризация коронарных артерий) и (или) расстройства мозгового кровообращения (инсульт и (или) транзиторная ишемическая атака) и (или) поражения периферических артерий (ампутации вследствие ишемии и (или) реваскуляризация артерий нижних конечностей). Кроме того, производился сбор клинических, радиологических и биологических характеристик, связанных с COVID-19, при поступлении в стационар, а также данных об их изменениях в период госпитализации.
Статистический анализ. Количественные данные были выражены в виде среднего значения ± СКО или медианного значения (25-й – 75-й процентили). Качественные переменные были выражены в виде количества (процентной доли) участников. Как было предварительно указано в протоколе, основная задача исследования была дескриптивной. По нашим расчетам, популяция из 300 участников с выпадением 20 % ввиду отсутствия данных и долей основного исхода 16 % должна дать ДИ 95 %, равный 11,7 – 21,1 % по методу Клоппера – Пирсона.
Для расчета ОШ, связанных с основным исходом или летальным исходом на 7-й день, использовались модели одномерной логистической регрессии. В случаях смещенного распределения, к которым относились значения ИМТ и биологические характеристики, применялось логарифмическое преобразование. ОШ для основного исхода с поправкой на возраст и пол были определены для ИМТ, уровня HbA1c и уровня глюкозы в плазме при поступлении в стационар с использованием дробных полиномиальных преобразований 2-го порядка [16].
Для раздельной оценки связи основного исхода и летального исхода на 7-й день с клиническими и биологическими показателями применялись многомерные модели логистической регрессии. Также для прямого сравнения применялась стандартизация с использованием z-оценки. Первоначальный план статистического анализа предусматривал систематическое внесение в модели четырех переменных: возраст, пол, ИМТ и уровень HbA1c. Однако, поскольку уровень HbA1c не способствовал повышению риска основного исхода или летального исхода на 7-й день, а также вследствие отсутствия значительной части данных по уровню HbA1c и ИМТ, в конечном итоге в многомерных моделях учитывались только возраст и пол. Другие переменные учитывались только в том случае, если одномерный анализ указывал на их связь с основным исходом (двустороннее p-значение ≤0,10) и они были выбраны в окончательной модели после прямой/обратной пошаговой регрессии. В случае очевидной коллинеарности (как, например, в случае аланинаминотрансферазы (АЛТ) с аспартатаминотрансферазой (АСТ) или количества лейкоцитов с количеством лимфоцитов), в многомерном анализе рассматривалась только переменная с меньшим p-значением. В окончательной модели проверялись взаимодействия между всеми парами переменных.
Мы построили две четкие многомерные модели, причем каждую из них – отдельно для основного исхода и для риска летального исхода: (1) первая модель включала переменные, связанные с анамнезом пациента до поступления в стационар (хронические осложнения диабета и иные сопутствующие заболевания) и долговременным приемом медикаментов; (2) вторая модель включала переменные, связанные с клинической картиной при поступлении в стационар, такие как симптомы COVID-19 и биологические показатели. Они соответствуют положению врача в кабинете или отделении неотложной помощи, определяющего прогноз для пациента.
Все статистические испытания были двусторонние с погрешностью первого рода на уровне 5%. Все анализы выполнялись на основании доступных данных без использования условных оценок; для их выполнения применялось статистическое программное обеспечение R версии 3.6.2 (https://cran.r-project.org/bin/windows/base/old/3.6.2/).
Результаты
Популяция и клинические исходы. Данный анализ рассматривает 1317 пациентов с диабетом и подтвержденным диагнозом COVID-19, поступивших в 53 больницы Франции в период с 10 по 31 марта 2020 года.
Всего основной исход был отмечен для 382 пациентов (29,0 %; ДИ 95 %; 26,6; 31,5). Всего 410 пациентов (31,1 %; ДИ 95 %; 28,6; 33,7) были направлены в ОРИТ в течение 7 дней после поступления в стационар, в том числе 267 пациентов, которым потребовалась интубация трахеи для искусственной вентиляции легких (20,3 %; ДИ 95 ; 18,1; 22,5). Было отмечено сто сорок смертельных исходов (10,6 %; ДИ 95 %; 9,0; 12,4) на 7-й день. Напротив, 237 участников (18,0 %; ДИ 95 %; 16,0; 20,2) были выписаны на 7-й день (см. схему на Рис. 1).
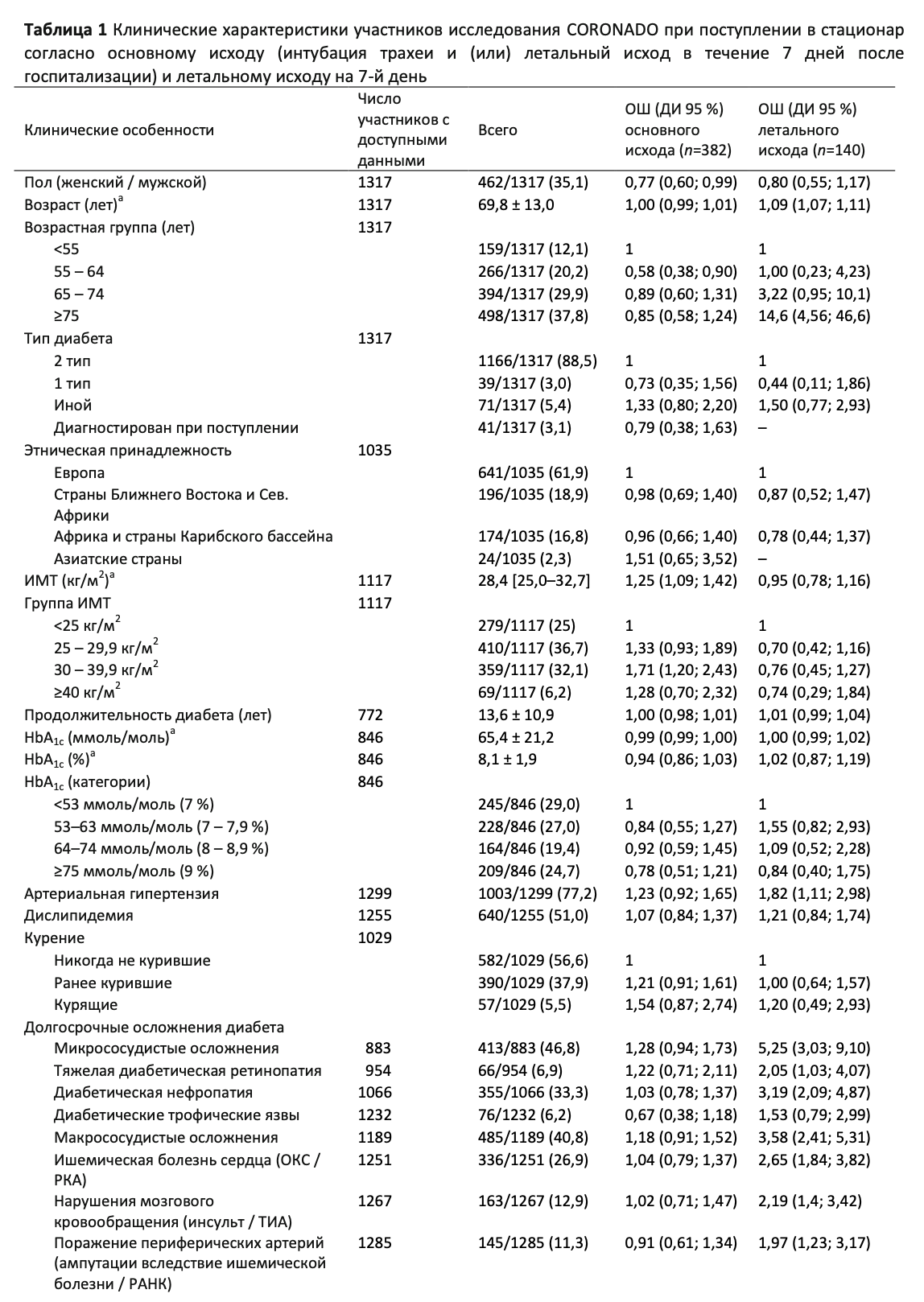
Демография и характеристики, связанные с диабетом. Клинические характеристики всей популяции представлены в Таблице 1. Средний (± СКО) возраст составил 69,8 ± 13,0 лет; 64,9 % участников – мужчины. В классификации диабета преобладал диабет 2-го типа (88,5 %) с более редкими случаями диабета 1-го типа (3,0 %) или иных форм (5,4 %). Кроме того, у 3,1 % пациентов диабет был впервые диагностирован при поступлении в стационар (HbA1c ≥48 ммоль/моль (6,5 %)). Медианный ИМТ составил 28,4 (25-й – 75-й процентили; 25,0–32,7) кг/м . Средний уровень HbA1c составил 65 ±21 ммоль/моль (8,1 ±1,9 %).
Артериальная гипертензия и дислипидемия отмечены в анамнезе у 77,2% и 51,0% участников, соответственно. Микрососудистые и макрососудистые осложнения наблюдались у 46,8 % и 40,8 % пациентов, соответственно. Что касается долговременного приема сахароснижающих препаратов, 38,3 % участников исследования находились на инсулиновой терапии, 56,6 % принимали метформин, а 21,6 % – ингибиторы дипептидилпептидазы (ДПП-4). Кроме того, блокаторы ренин-ангиотензин- альдостероновой системы (РААС) (ингибиторы АПФ, и (или) блокаторы рецепторов ангиотензина II (БРА), и (или) антагонисты минералокортикоидных рецепторов (MRA)) и статины принимали 57,1 % и 47,6 % участников, соответственно.
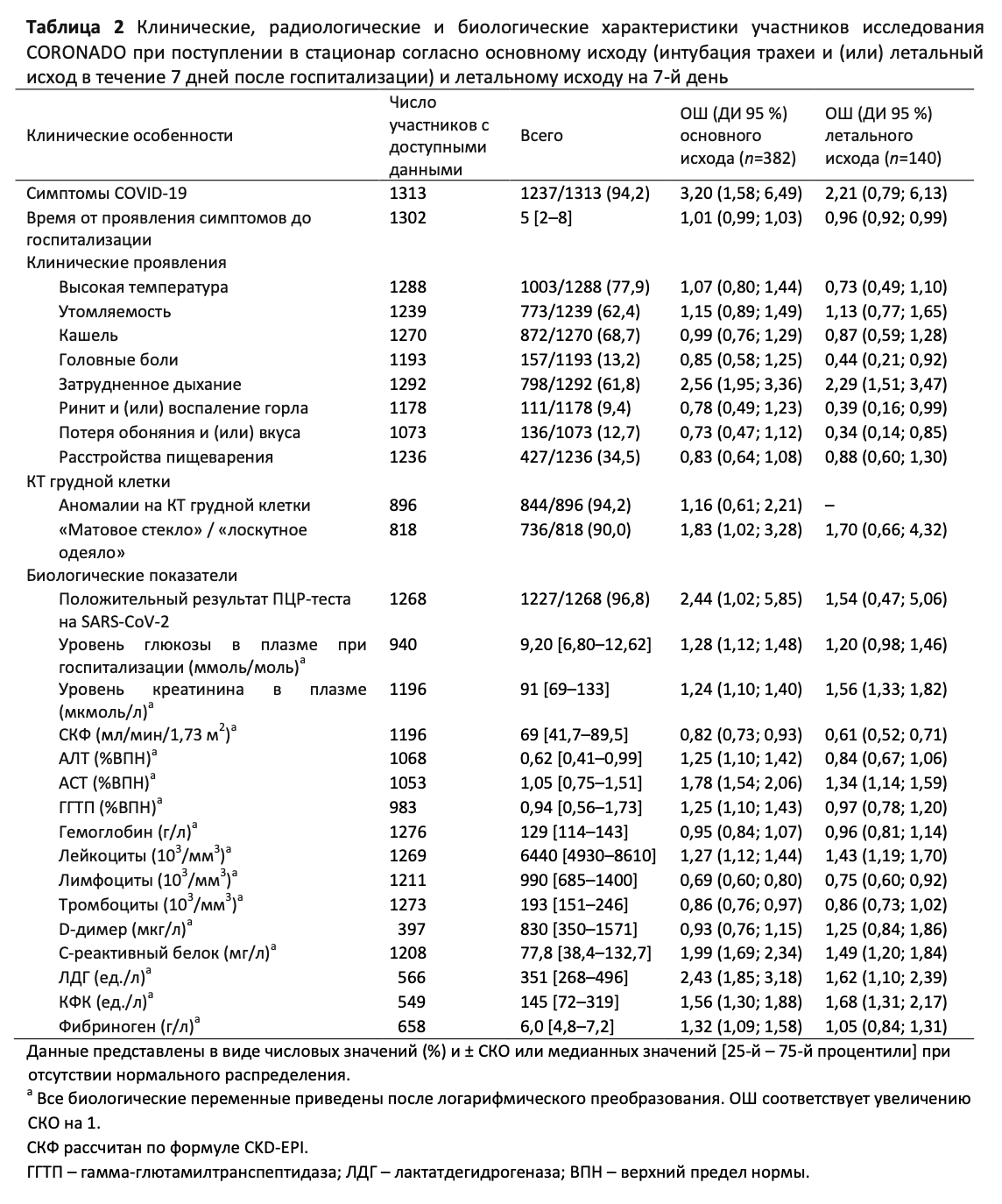
Характеристики COVID-19 при поступлении в стационар. Характеристики COVID-19 при поступлении пациентов в стационар показаны в Таблице 2. Медианная продолжительность симптомов до поступления в стационар составляла 5 суток (25-й – 75-й процентили, 2 – 8 суток). Как и ожидалось, наиболее распространенными признаками были повышенная температура (77,9 %), кашель (68,7 %), высокая утомляемость (62,4 %), затруднение дыхания (61,8 %) и нарушения пищеварения (34,5 %). ПЦР-тестирование на SARS-CoV-2 было проведено 1268 участникам и дало положительный результат в 96,8 % случаев. КТ грудной клетки показала типичную картину «матового стекла» и (или) «лоскутного одеяла» у 818 участников (90,0 %). Биологические показатели соответствовали выраженной инфекции, о чем свидетельствовал средний уровень C-реактивного белка 77,8 (38,4 – 132,7) мг/л. Медианный уровень глюкозы в плазме при поступлении в стационар составлял 9,20 (6,80 – 12,62) ммоль/л.
Представляет интерес то, что нарушения, связанные с диабетом, при поступлении в стационар наблюдались у 11,1 % участников, причем было отмечено 132 случая тяжелой гипергликемии, включая 40 случаев кетоза, из которых 19 приходились на долю кетоацидоза, а также 14 случаев гипогликемии; в то же время у 83 участников (6,3 %) было отмечено резкое снижение аппетита.
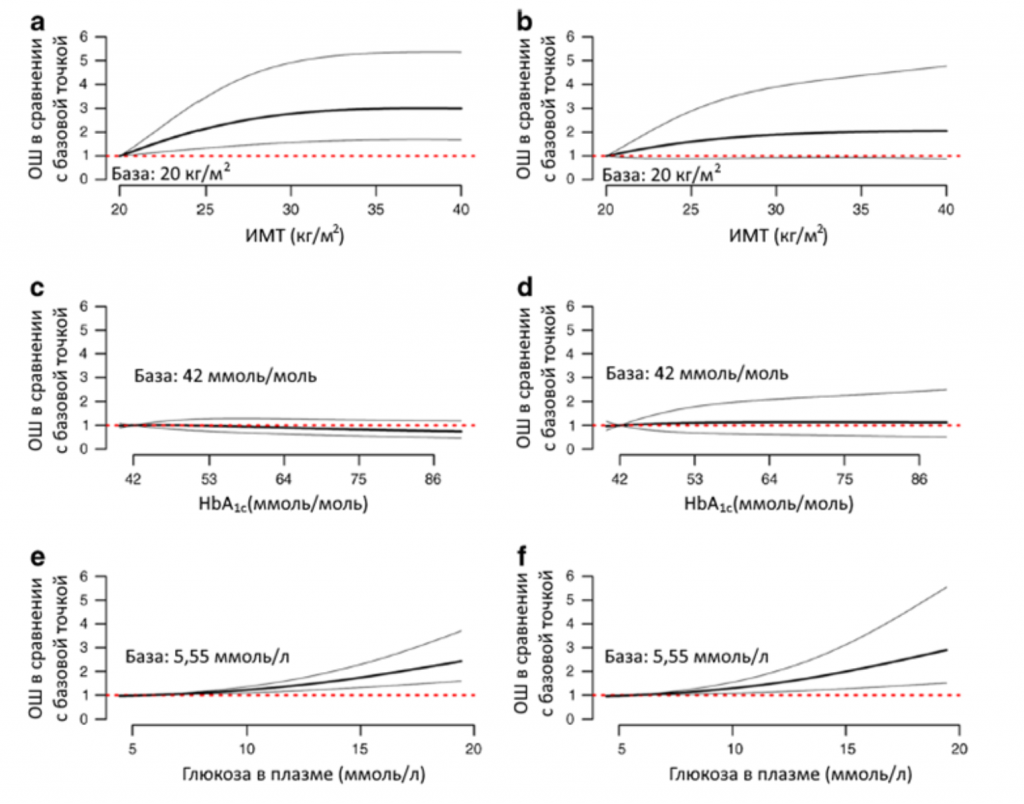
Рис. 2 ОШ с поправкой на пол и возраст для основного исхода и летального исхода с использованием моделей логистической регрессии с дробными полиномами 2 порядка. (a, b) ОШ для ИМТ при основном исходе (a; p = 0,0001) и при летальном исходе (b; p = 0,1488) на 7-й день (базовое значение 20 кг/м2; n = 1117). (c, d) ОШ для уровня HbA1c при основном исходе (c; p = 0,2897) и при летальном исходе (d; p = 0,9129) на 7-й день (базовое значение 42 ммоль/моль; n = 846). (e, f) ОШ для уровня глюкозы в плазме при госпитализации при основном исходе (e; p = 0,0001) и при летальном исходе (f; p = 0,0059) на 7-й день (базовое значение 5,55 ммоль/л; n =940). Жирной черной линией показано ОШ в сравнении с базовой точкой; бледные серые линии показывают ДИ 95%, а красная пунктурная линия (ОШ = 1) соответствует уровню риска для базовой точки.
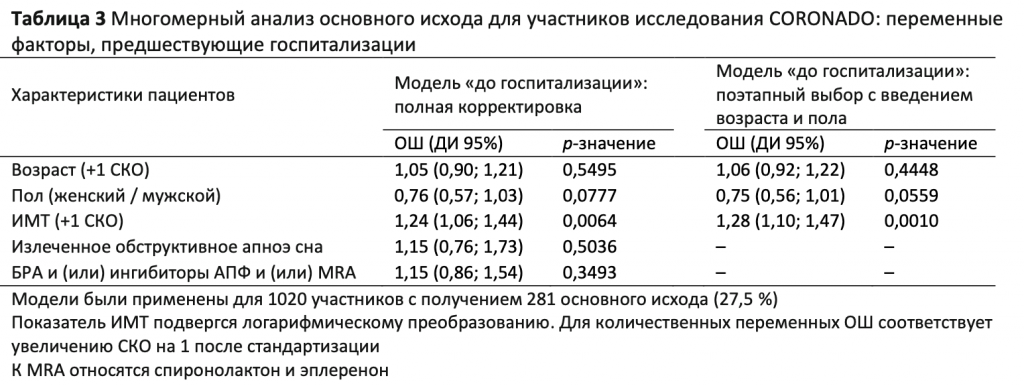
Факторы, предшествующие госпитализации, связанные с изучаемыми исходами. При одномерном анализе с учетом основного исхода, основной исход чаще наблюдался у пациентов мужского пола (69,1 % против 63,2 %, p = 0,0420) и у пациентов с существенно большим ИМТ (медианное значение 29,1 (25,9 – 33,6) против 28,1 (24,8 – 32,0) кг/м2, p = 0,0009) в сравнении с другими пациентами, а также у пациентов, принимавших блокаторы РААС (61,5 % против 55,3 %, p = 0,0386) (Таблица 1 и электронные дополнительные материалы (ЭДМ), Таблица 1).
Кроме того, некоторые факторы, предшествующие госпитализации, были связаны с риском летального исхода на 7-й день, в том числе возраст, наличие артериальной гипертензии, микро- и макрососудистых осложнений диабета и сопутствующих заболеваний, таких как сердечная недостаточность или излеченное обструктивное апноэ сна. В части ранее применявшихся препаратов, меньший уровень смертности отмечен среди пациентов, принимавших метформин. Напротив, была выявлена прямая взаимосвязь между инсулиновой терапией, приемом блокаторов РААС, бета-блокаторов, петлевых диуретиков и MRA и летальным исходом на 7-й день (Таблица 1 и ЭДМ, Таблица 1).
Применение нелинейных моделей с поправкой на возраст и пол показало значительную и положительную ассоциацию ИМТ с основным исходом (p = 0,0001), но не с летальным исходом на 7-й день (p = 0,1488) (Рис. 2). Напротив, уровень HbA1c не показал ассоциации ни с основным исходом, ни с летальным исходом на 7-й день.
Затем был выполнен многомерный анализ на основании факторов, предшествующих госпитализации. ИМТ по-прежнему показал ассоциацию с основным исходом в модели с принудительно внесенными параметрами пола и возраста. При поэтапном внесении в уточненную модель показателей сопутствующих заболеваний и долговременной терапии ИМТ был единственным независимым фактором, ассоциированным с основным исходом; ОШ с учетом поправки составил 1,28 (ДИ 95 %; 1,10; 1,47) (Таблица3). Наконец, была выявлена независимая ассоциация возраста, наличия микрососудистых или макрососудистых осложнений и излеченного обструктивного апноэ сна с риском летального исхода на 7-й день (Таблица 4). Анализ чувствительности, проведенный только для пациентов с положительными результатами ПЦР-тестирования на SARS-CoV-2, показал аналогичные результаты как для основного исхода, так и для летального исхода (данные не показаны).
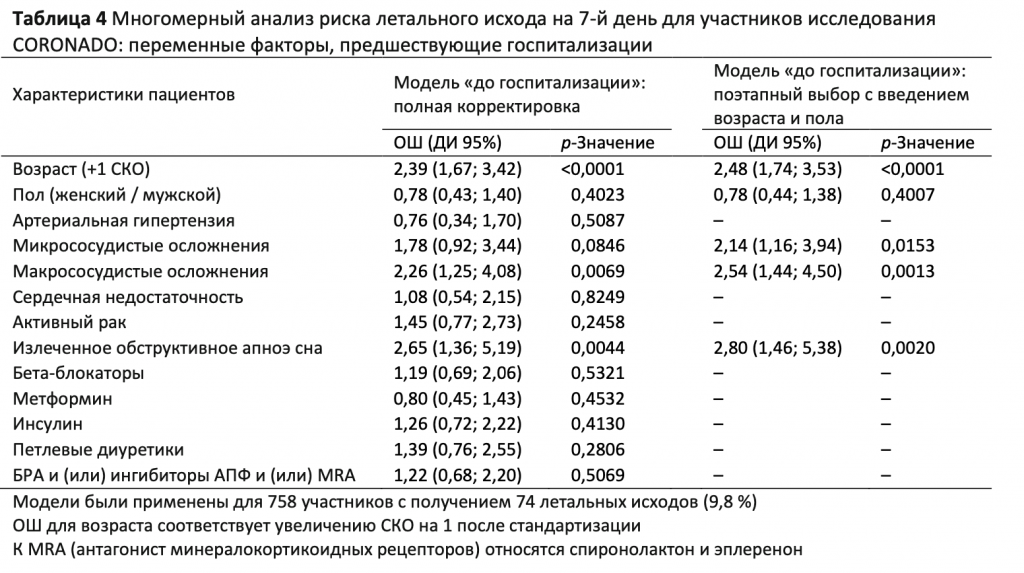
Факторы при госпитализации, связанные с изучаемыми исходами. Что касается симптомов COVID-19 при поступлении, положительную ассоциацию с основным исходом и летальным исходом на 7-й день показало затруднение дыхания, в то время как головные боли, ринит и (или) воспаление горла и потеря вкуса (обоняния), а также продолжительность периода между проявлением симптомов и госпитализацией показали отрицательную ассоциацию с летальным исходом на 7-й день (Таблица 2 и ЭДМ, Таблица 2). Некоторые биологические параметры, отражающие тяжесть течения инфекции, также ассоциировались как с основным исходом, так и с летальным исходом на 7-й день; в их число вошли уровни C-реактивного белка, креатинфосфокиназы (КФК) и лимфопения. Почечная недостаточность, оцениваемая по показателю СКФ при поступлении в стационар, и повышенный уровень АСТ в плазме были ассоциированы с обоими исходами (Таблица 2 и ЭДМ, Таблица 2). В нелинейных моделях с поправкой на возраст и пол уровень глюкозы в плазме показал существенную и положительную ассоциацию с основным исходом (p = 0,0001) и летальным исходом на 7-й день (p = 0,0059) (Рис. 2).
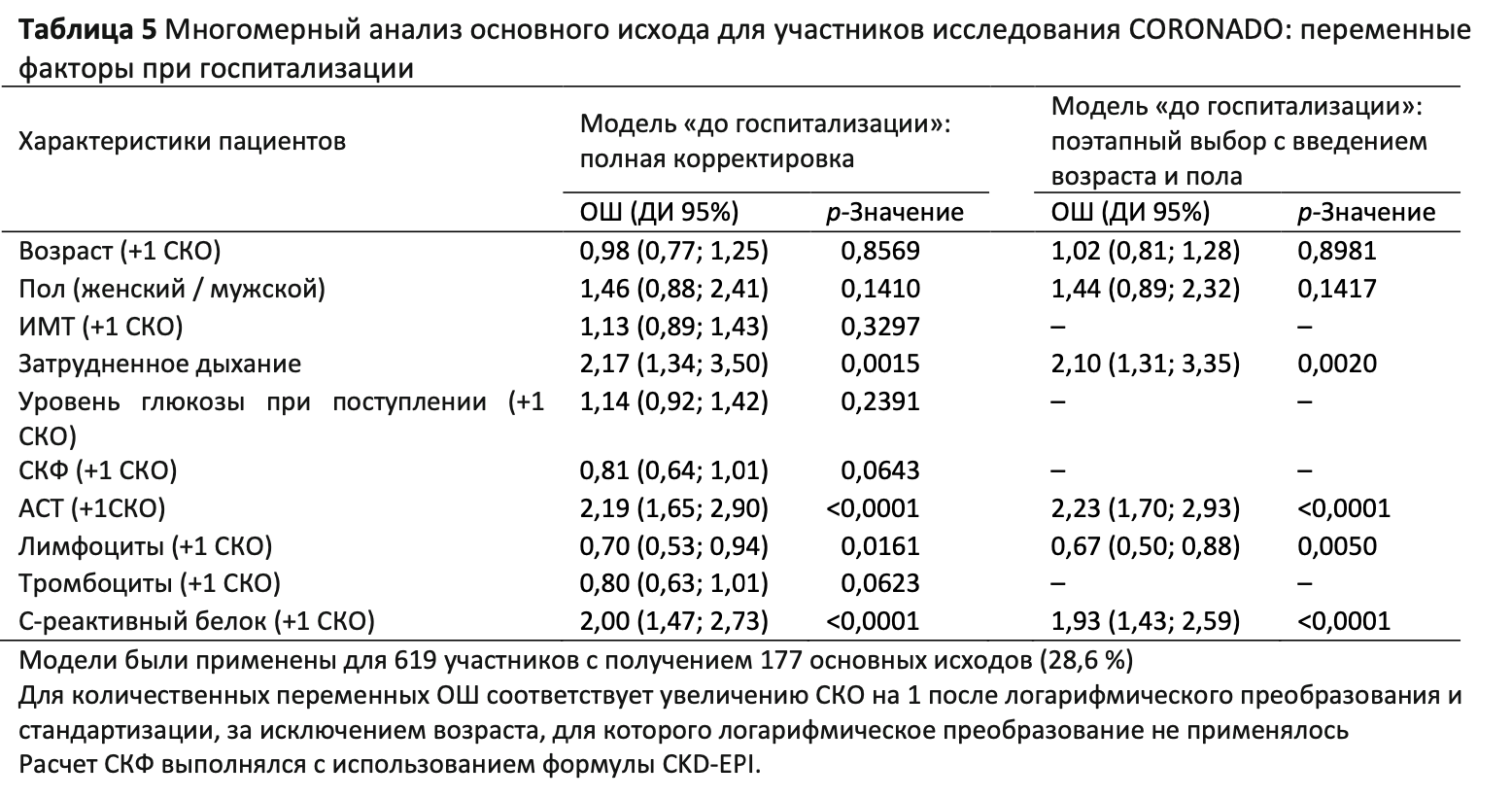
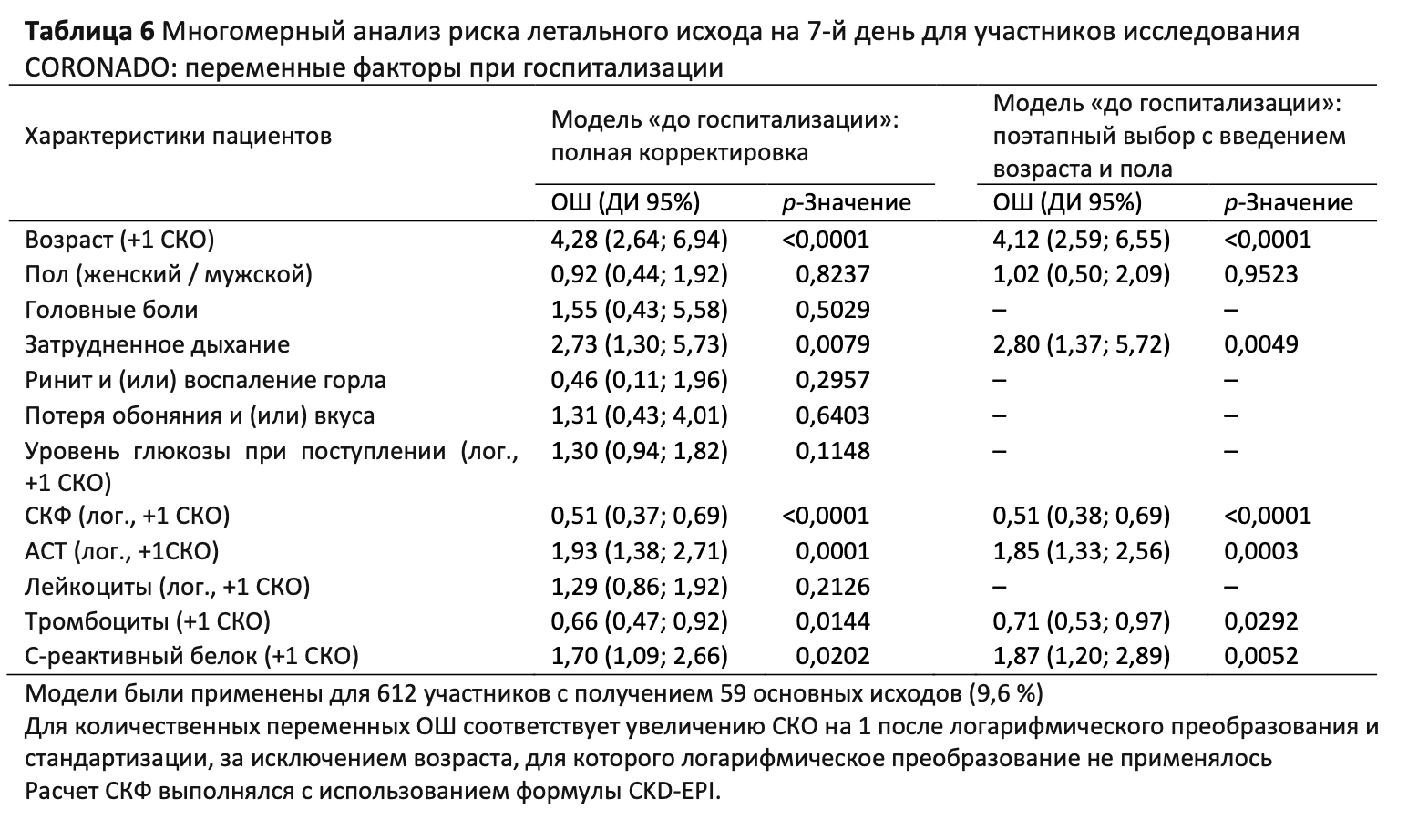
Наконец, прогностическая ценность характеристик при госпитализации была изучена на многомерных моделях (Таблица5). Среди клинических симптомов единственным прогностическим факторов для основного исхода являлось затруднение дыхания. Что касается биологических параметров, лимфопения при поступлении в стационар была независимо ассоциирована с основным исходом, также как и повышенные уровни АСТ и C-реактивного белка. Затруднение дыхания и уровни содержания АСТ и C-реактивного белка в плазме также были независимо ассоциированы с риском летального исхода на 7-й день; то же касается пониженных показателей содержания тромбоцитов и СКФ (Таблица 6). В данном случае при рассмотрении только пациентов с положительными результатами ПЦР-теста были получены аналогичные результаты как для основного исхода, так и для летального исхода на 7-й день (данные не показаны).
Выводы
CORONADO – первое исследование, особо изучающее пациентов с диабетом, инфицированных SARS-CoV-2 и направленных на госпитализацию. Исследование CORONADO было призвано решить три основные задачи: (1) оценить фенотипические особенности пациентов с диабетом, направляемых на госпитализацию с диагнозом COVID-19; (2) оценить распространенность основного исхода, представляющего собой совокупность летального исхода и интубации трахеи для искусственной вентиляции легких в течение первых 7 дней после поступления в стационар; (3) выявление среди данной специфической группы пациентов определенных прогностических факторов, связанных с ранним проявлением тяжелой формы COVID-19. При рассмотрении переменных факторов, существовавших до госпитализации, результаты исследования не подтверждают независимой ассоциации между тяжелой формой COVID-19 и возрастом, полом, долгосрочной сахароснижающей терапией, хроническими осложнениями, артериальной гипертензией или повседневным применением препаратов, в том числе блокаторов РААС и ингибиторов ДПП-4. Независимая ассоциация с основным исходом была выявлена только для ИМТ. При рассмотрении переменных факторов при поступлении в стационар, в качестве независимых прогностических факторов тяжелого течения COVID-19 были выявлены затрудненное дыхание, лимфопения и повышенные уровни содержания АСТ и C-реактивного белка.
Насколько нам известно, CORONADO – первое исследование, дающее точную информацию относительно характеристик диабета при тяжелых формах COVID-19. Популяция, охваченная исследованием, приблизительно соответствует популяции жителей Франции с диагностированным диабетом, за исключением уровня HbA1c, который в нашем исследовании был заметно выше (65 ммоль/моль (8,1 %)) по сравнению с общенациональным исследованием ENTRED-2, охватывавшим участников старше 65 лет (54 ммоль/моль (7,1 %)) [17]. Следует отметить, что среди пациентов с диабетом, госпитализированных с диагнозом COVID-19, не было избыточного представительства пациентов с диабетом 1 типа (всего 3,0 % участников).
Основной исход наступил у 29,0 % участников исследования CORONADO. Хотя план настоящего исследования не позволял сравнивать тяжесть течения COVID-19 у пациентов с диабетом и без диабета, 20,3 % популяции, охваченной исследованием, потребовалась интубация трахеи для искусственной вентиляции легких при смертности 10,6 % уже в первые 7 дней после госпитализации. Тяжесть прогноза по COVID-19 для пациентов с диабетом в настоящем исследовании соответствует ранее проведенным эпидемиологическим исследованиям [10–13, 18, 19] и метаанализам [14, 20]. Важной проблемой является выбор основного итога, который представляет собой сочетание летального исхода (явный исход) и интубации трахеи для искусственной вентиляции легких. Следует подчеркнуть, что последний исход может стать следствием различных факторов, которые было невозможно стандартизировать во всех центрах, таких как: (1) ухудшение клинического состояния, (2) отказ пациента от интубации или (3) бесперспективность (т.е. решение медицинских работников об отказе от интубации), что могло привести к меньшему числу фактически интубированных пациентов из числа соответствовавших критериям для интубации.
Что касается клинических характеристик COVID-19 у участников исследования CORONADO, отмечено значительное превосходство высокой температуры тела и симптомов со стороны органов дыхания (кашель, затрудненное дыхание) и, в меньшей степени, расстройств пищеварения. Помимо симптомов, непосредственно связанных с COVID-19, пациентам с диабетам также может требоваться лечение острых нарушений обмена веществ. В частности, врачей следует информировать о риске не только кетоацидоза, но также и гипогликемии, которой, вероятно, способствует снижение аппетита вследствие заболевания COVID-19 без сопутствующего изменения режима приема сахароснижающих препаратов.
В целях определения критериев, которые клинические врачи могут использовать для оценки риска тяжелого течения COVID-19 на уровне отдельных пациентов с диабетом, мы выполнили многомерный анализ, чтобы определить прогностические факторы, существующие до поступления и при поступлении в стационар. Поскольку некоторые доклинические исследования ранее указывали на возможность механистической связи между контролем уровня сахара в крови, иммунной реакцией и инфекцией MERS-CoV [21], нас особенно интересовало изучение взаимосвязи между долгосрочной сахароснижающей терапией и прогнозом течения COVID-19. Фактически нам не удалось выявить какой-либо взаимосвязи между уровнем HbA1c (даже при наивысших показателях, свыше 75 ммоль/моль (9,0 %)) как с основным исходом, так и с летальным исходом на 7-й день. На основании этого результата и в целях расширения базы образцов для анализа, мы приняли решение не вводить HbA1c в многомерные модели.
Представляет интерес выявленная взаимосвязь между ИМТ и исходами, которые рассматривались в исследовании. Фактически, в ходе исследования была выявлена положительная и независимая ассоциация ИМТ с основным исходом, которая в значительной степени определялась потребностью в интубации трахеи. Интересно отметить, что недавний отчет по пациентам с COVID-19, находящимся в ОРИТ, показал ассоциацию между ИМТ и потребностью в искусственной вентиляции независимо от наличия диабета у пациента [22]. Однако такая ассоциация с ИМТ не была статистически значимой, когда речь шла о летальном исходе на 7-й день. Следует отметить, что повышенный риск основного исхода представляется менее выраженным у пациентов с патологическим ожирением (3 степень, ИМТ ≥40 кг/м2) в сравнении с пациентами с избыточным весом или с 1 и 2 степенью ожирения – эта ситуация ранее описывалась как «парадокс ожирения» в ОРИТ [23]. Очевидно, следует провести дополнительные исследования для выявления взаимосвязей между ожирением, метаболическими осложнениями и тяжестью течения COVID-19, уделяя особое внимание распределению жировой массы, инсулинорезистентности и профилю воспалительных (иммунных) реакций.
Хотя артериальная гипертензия ранее называлась в числе наиболее распространенных сопутствующих заболеваний среди общей популяции пациентов с тяжелой формой COVID-19 [2, 9, 12], исследование не выявило независимой ассоциации между ней и тяжестью заболевания. Кроме того, блокаторы РААС (ингибиторы АПФ, БРА и MRA) не были независимо ассоциированы с основным исходом, что подтверждает недавнюю рекомендацию не прекращать блокаду РААС [24]. Более того, мы не выявили связи между сахароснижающими препаратами, в том числе ингибиторами ДПП-4, которые, как ранее предполагалось, могли влиять на развитие коронавируса и прогноз течения COVID-19 [21, 25].
Примененный нами комплексный многомерный подход позволял выявить характеристики пациентов при поступлении в стационар, связанные с прогнозированием течения COVID-19, которые в наибольшей степени способствуют работе с пациентами с диабетом в условиях приемного отделения. Необходимо отметить, что мы выявили не зависящую от возраста и половой принадлежности независимую ассоциацию между повышенным уровнем глюкозы в плазме при поступлении в стационар и тяжестью течения COVID-19, что и ранее наблюдалось у пациентов в критическом состоянии [26]. Однако мы склонны полагать, что это наблюдение является скорее следствием тяжести течения инфекции чем первичным причинным фактором.
Другой важный результат связан с выявлением прогностических факторов раннего летального исхода у пациентов с диабетом и COVID-19. В сравнении с основным исходом, который отражает инвазивное лечение в ОРИТ, включая интубацию трахеи, летальный исход на 7-й день преобладал среди более пожилых участников с ОШ >14 для людей старше 75 лет в сравнении с более молодыми пациентами. Кроме того, у этих пациентов также очень часто наблюдались осложнения диабета (микро- и макрососудистые осложнения, в основном ишемическая болезнь сердца), а также заболевания органов дыхания (такие как обструктивное апноэ сна). Как и ожидалось, они также чаще находились на инсулиновой терапии и принимали различные сочетания препаратов (таких как диуретики). Напротив, прием метформина был связан соснижением риска раннего летального исхода, что, вероятно, отражает менее тяжелую стадию диабета с меньшим количеством побочных заболеваний (таких как хроническая болезнь почек), которые являются противопоказаниями для его применения. В ходе многомерного анализа возраст, осложнения диабета и излеченное обструктивное апноэ сна оставались существенно и независимо ассоциированными с летальным исходом на 7- й день. Кроме того, независимыми маркерами раннего летального исхода были затрудненное дыхание, пониженные показатели СКФ и тромбоцитов и повышенные уровни АСТ и C-реактивного белка при поступлении в стационар.
Расхождение между показателями для основного исхода (в основном определяемыми потребностью в интубации трахеи) и для летального исхода на 7-й день можно объяснить тем фактом, что принимались медицинские решения не применять инвазивные методы лечения для столь ослабленной категории пациентов. Напротив, наши данные можно считать утешительными для большинства людей с диабетом 1-го типа. В ходе исследования не было ни одного летального исхода среди пациентов с диабетом 1-го типа моложе 65 лет. В настоящее время ведется сбор дополнительных данных для получения точной картины, касающейся редких пациентов с диабетом 1 типа, госпитализированных с диагнозом COVID-19.
Необходимо признать ряд ограничений, связанных с проведенным анализом. Наше исследование было направлено на госпитализированных пациентов с COVID-19, и его результаты нельзя обобщать для всех людей с COVID-19 и диабетом, особенно если заболевание протекает в более легкой форме. Вторым ограничением является численность популяции, охваченной исследованием, и большая доля (т.е. 35,7%) пациентов, по которым отсутствовали данные об уровне HbA1c. Это соответствует наблюдениям о том, что по данным французского национального реестра всего 55 % человек с диагностированным диабетом измеряли уровень HbA1c три или более раз за последний год [27]. Наконец, данный отчет рассматривает только краткосрочный прогноз (т.е. на 7 дней после госпитализации), и нельзя исключать, что характеристики диабета до госпитализации могут быть связаны с тяжелыми исходами COVID-19 в более долгосрочной перспективе. Однако необходимо отметить и сильные стороны исследования, такие как оригинальность медицинского вопроса, который привел к появлению инициативы CORONADO и включению в него участников на общегосударственном урровне. Кроме того, подавляющее большинство (>93 %) случаев COVID-19 были подтверждены ПЦР-тестами, и лишь несколько были диагностированы исключительно по медицинским и (или) радиологическим наблюдениям. Мы также структурировали сбор данных, чтобы получить точную и стандартизированную картину фенотипических характеристик охваченной исследованием популяции пациентов с диабетом.
В заключение, исследование CORONADO позволило уточнить фенотипы пациентов с диабетом, госпитализированных с диагнозом COVID-19, и показало, что долговременная сахароснижающая терапия не влияет на тяжесть течения COVID-19 в краткосрочной перспективе. Особенно высокому риску раннего летального исхода подвергаются пожилые пациенты, длительное время страдающие диабетом, с развитыми осложнениями диабета и (или) излеченным обструктивным апноэ сна, которым может потребоваться особый уход для исключения инфицирования SARS-CoV-2. ИМТ также представляется независимым прогностическим фактором тяжести течения COVID-19 для пациентов с диабетом, требующих госпитализации.
